研究團隊:成大醫院
超高齡社會的來臨,對健康照護體系以及整個社會,不該是危機,它滿載著驅動社會創新與變遷的潛能。2020年新冠肺炎的全球大流行,不僅突顯當代高齡健康照護體系的韌性仍有待強化,而新科技與照護模式的創新,提供了未來健康照護發展的展望。
本計畫秉持此精神,以建構「後疫情時代無牆化健康照護體系」為目標,建構高齡醫療與照護的全新典範。其主要核心元素包括:
(1)健康:以提升高齡者「內在健康力」為核心,不只看「病」,也關照全人健康照護;
(2)整合:根據不同高齡族群需求,量身打造連續整合的健康照護模式與健康管理方案;
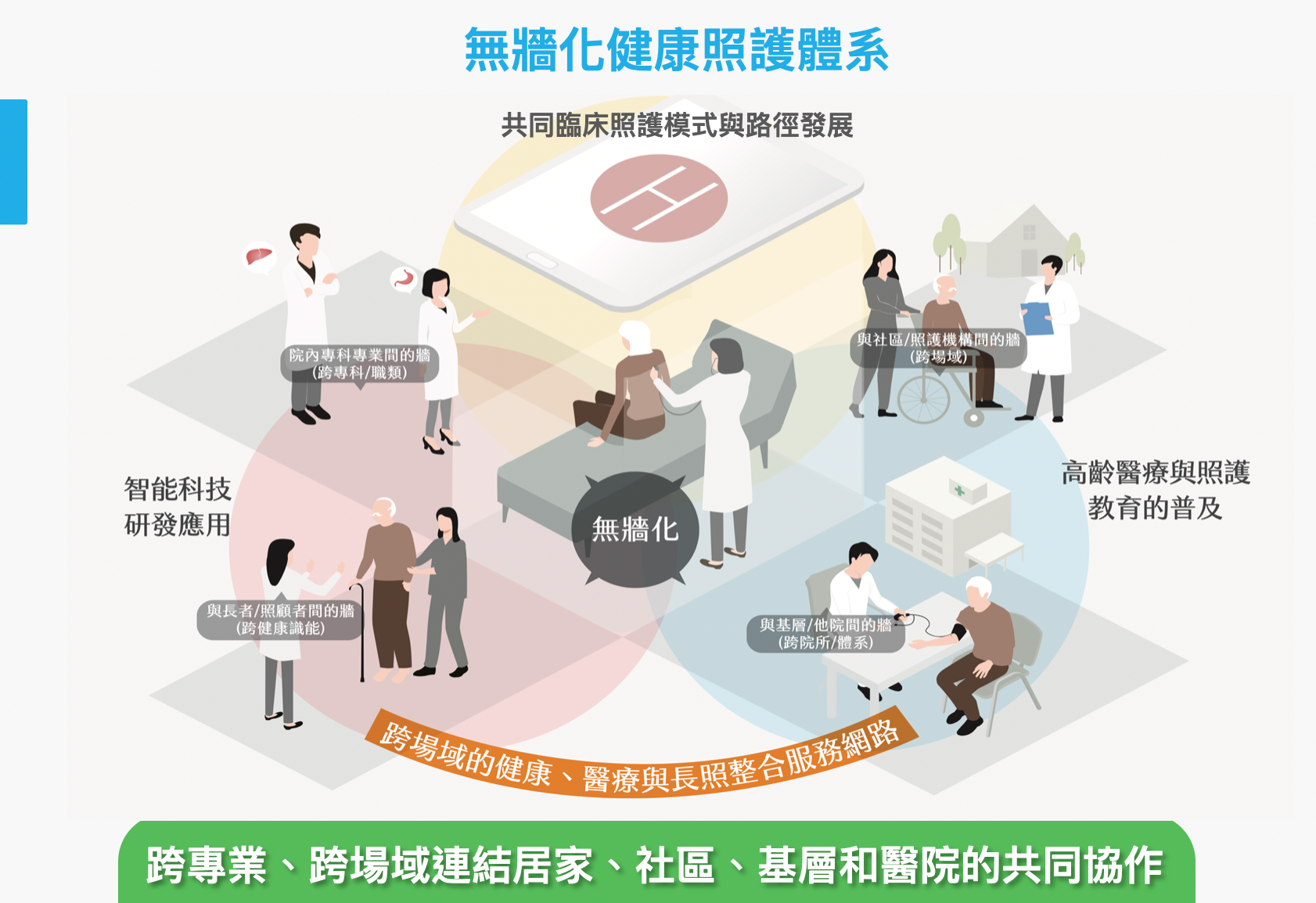
(3)體系:跨專業、跨場域連結居家、社區和醫院的共同協作;
(4)科技:資通訊與智能科技的研發、設計、應用與串連。 本計畫透過高齡者及家庭照顧者調查、服務使用者設計、高齡照護教育模組與平台等,共同支持與促進高齡智慧整合照護模式的發展。預計建構包括「功能健康導向」、「症候群導向」、以及「場域導向」等連結居家、社區和醫院的高齡智慧整合照護方案。並研發應用資通訊與智能科技,有效提升串連高齡者健康篩檢、周全評估、需求分類、風險分級、照護規劃和管理等連續周全的照護。本計畫將建構符合世界健康照護變革趨勢,契合台灣本土制度脈絡,提升照護品質與效益,建立超高齡社會能夠推廣至各地可行、永續與有效的高齡智慧整合照護模式。
- 計畫緣起與社會需求:後疫情時代超高齡社會的「新需求」與「新科技」
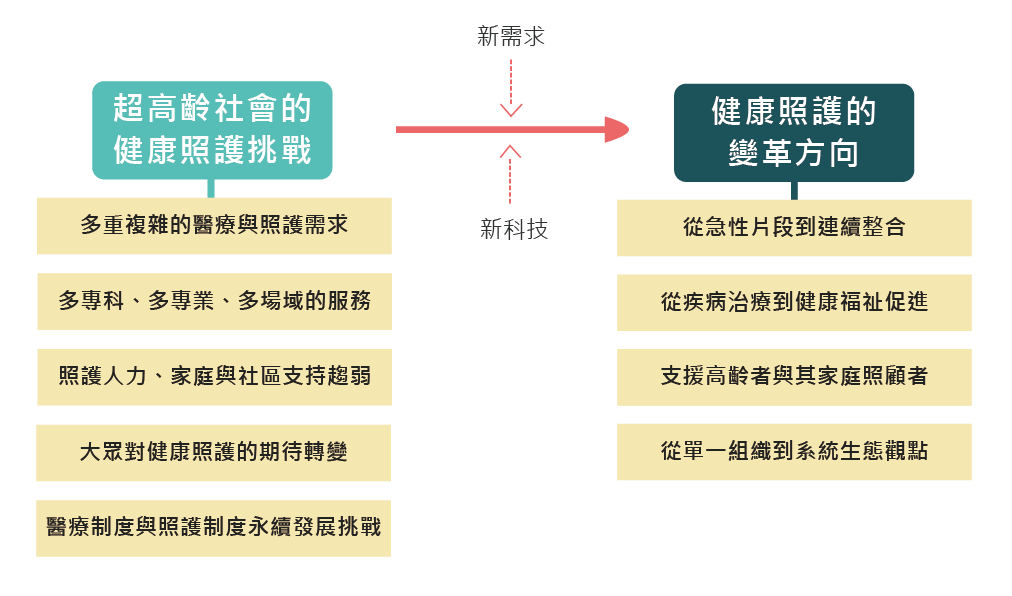
超高齡社會的來臨,帶來當代健康照護體系輸送與發展的挑戰。2020年新冠肺炎的全球大流行,高齡者不僅是疫情中最弱勢的群體,也更進一步突顯當代高齡照護體系韌性仍有待強化的警示。首先,高齡者多重複雜的醫療與照護需求,往往造成健康照護服務輸送的品質、效率與有效性的威脅,特別是高齡者多重共病、高齡衰弱等複雜、非特異性的狀況。其次,高齡者的醫療與照護需求,往往跨越傳統的健康、醫療與照護的部門與場域,需要多專科、多專業、多場域的服務。除了需要醫院內不同(次)專科間的協作,同時也涵蓋居家、社區、長照機構以及不同層級醫療機構之間的轉銜和連結。第三,當高齡者醫療與照護需求攀升,需要更為完備的健康服務輸送之際,專業與家庭的照顧人力的支持愈來愈不易。一方面,專業人力的召募成為世界各國持續的挑戰,另一方面,非正式照顧人力的數量,包括家庭照顧者以及外籍看護工等,也因社會經濟變遷等不同原因,顯得愈來愈不容易維持。第四,社會大眾對於健康照護的期待轉變,社會大眾也從被動的服務接受者,期盼更積極參與其健康與醫療事務中。而高齡醫療與照護的複雜度以及持續性,更仰賴高齡者與其照護者,協同專業者的共同合作。人口高齡變遷也帶來了醫療與照護制度永續發展的挑戰。當前醫療制度的輸送與財務制度,仍維繫著以單一、片段處置的模式來進行。面對高齡者多重複雜的疾患,傳統的輸送與財務模式,愈來愈無法承擔高漲的醫療成本支出。
後疫情時代,回應超高齡社會「新需求」下的挑戰,在「新科技」的創新與應用發展,包括資通訊科技以及人工智慧等,提供了超高齡社會創新照護模式發展的資源與動力。當前健康照護的變革,逐漸朝以下四個整體方向邁進:
1. 健康照護從急性、片段的治療和處置,朝向更為連續、整合的輸送與組織方式。換句話說,健康照護輸送不只著眼於一次性的診療處置,更強調跨專業、跨場域的連結協作,促進照護的連續性。
2. 健康照護體系的目標,也從(單一)疾病的治療,擴大著眼於整體健康福祉的促進,涵蓋健康促進與預防、疾病處置與預防失能、以及長期照護與緩和醫療等面向。這意味著從「事後式」的診療處置,需要更進一步發展「事前式」的風險預警與健康福祉的提升。
3. 健康照護的焦點從(高齡)患者,進一步擴大視野涵蓋其(家庭)照顧者,包括照顧者的參與協作、健康促進、照顧負荷風險評估與支持等。
4. 健康照護體系變革的視野,逐漸從單一醫療組織的管理,連結到更大的健康照護生態系統。每一個照護節點不再是孤立的,以高齡者及其家庭照顧者的需求為核心,透過跨專業、跨場域的水平、垂直協作,建構更為整合的健康照護網絡。
- 核心目標與執行策略:建構從社區到醫院的高齡智慧整合照護模式
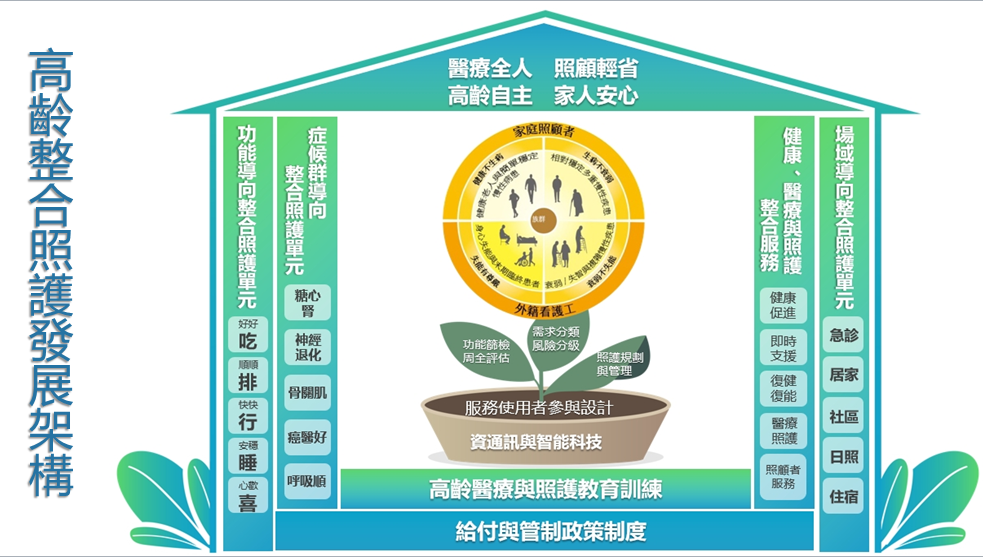
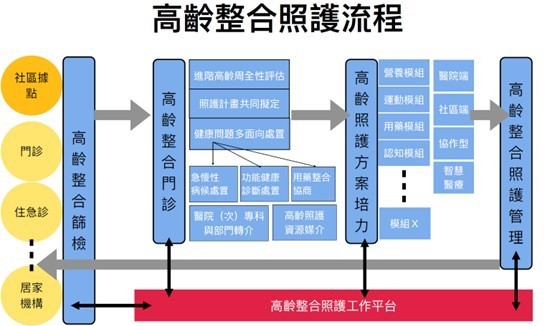
扣進當代健康照護的變革方向,本計畫擬透過「無牆化健康照護體系」的架構,作為推展高齡智慧整合照護方案的執行方向和策略(如上圖)。透過建構包括「功能健康導向」、「症候群導向」、以及「場域導向」等連結居家、社區與醫院的高齡智慧整合照護方案。並研發應用資通訊與智能科技,發展涵蓋不同照護地點,有關高齡者功能篩檢、周全評估、需求分類、風險分級、照護規劃和管理等核心照護模組。在服務設計、高齡照護教育訓練,以及健康照護政策的支持下,共同構建更全人的醫療,更輕省的照護,提供高齡者更自主的健康支持,讓家人更安心的服務。
高齡整合照護方案,包括「功能健康導向」、「症候群導向」以及「場域導向」等涵蓋高齡者不同需求的整合照護單元的發展。「功能健康導向」的高齡照護方案,將建立跨專業、跨場域的整合照護服務,預計涵蓋高齡者日常生活功能相關的健康面向,包括吞嚥咀嚼營養、泌尿功能、活動功能、睡眠健康、認知情緒等。「症候群導向」的整合照護單元,將負責建構處理高齡者多重疾病的整合照護方案,預計包括糖心腎症候群、神經退化症候群以及骨骼關節等多重疾患的整合照護服務。「場域導向」的整合照護單元,以門診、住院、急診、居家、社區、長照機構等不同照護場所為核心,透過整合式的健康資訊平台,連結不同的整合照護方案,延伸居家、社區、與醫院的整合照護。
除了建構不同高齡族群高齡智慧整合照護方案,提供跨專業、跨場域的服務,本計畫透過高齡者及家庭照顧者調查、服務使用者設計、高齡醫療與照護教育平台等方式,共同支持與促進高齡智慧整合照護模式的發展(如圖,泥土以及地基)。「高齡者及家庭照顧者調查」涵蓋不同場域,包括社區端(居家、社區、機構)以及醫院端(門診、急診、住院),透過高齡者及其家庭照顧者的需求篩檢與基礎調查,提供高齡智慧整合照護模式發展的基礎資料以及追蹤評估基準。除了調查研究,本計畫也重視服務使用者設計,透過多元研究方法,了解高齡照護的痛點、服務使用者健康照護的需求與經驗,提供高齡智慧整合照護發展更為豐富的使用者經驗資料,作為發展相關照護模式的回饋調整與優化基礎。同時,本計畫將搭配高齡智慧整合照護方案的發展,建構高齡照護教育訓練的平台,透過不同職類核心能力與課程模組的發展與評估,提供推動高齡整合照護方案的根基。
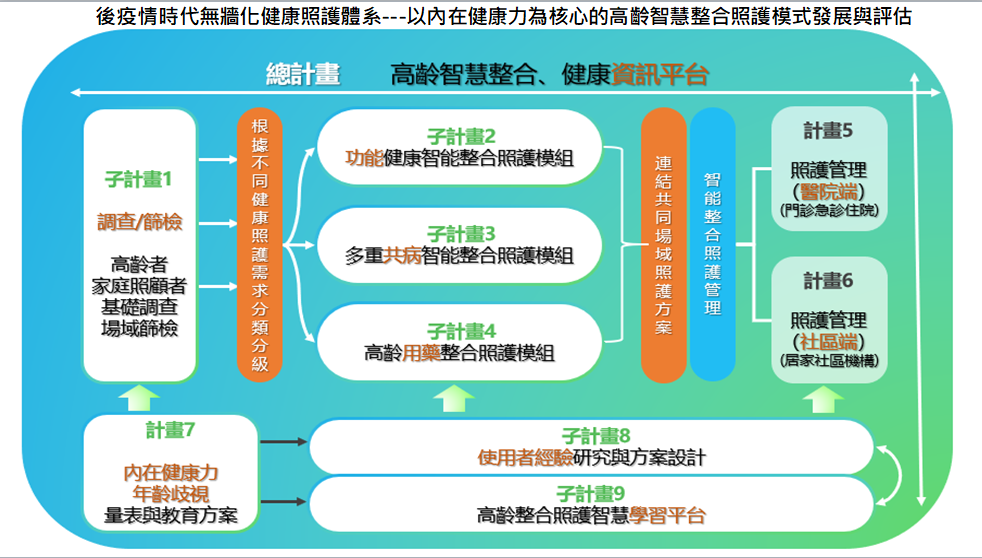
根據上述「無牆化健康照護體系」架構,本整合計畫透過不同子計畫,針對不同面向進行研究,並緊密合作發展以內在健康力為核心的高齡智慧整合照護模式。總計畫與各子計畫主題,以及整體的連結整合架構,簡要說明如下圖:
- 工作項目與預期成果:高齡智慧整合照護方案發展、評估、推廣與政策
本計畫依照上述執行策略架構,共分為四年,逐步完成高齡智慧整合照護方案的發展、評估、推廣與政策建議。以下分別說明逐年的主要工作目標:
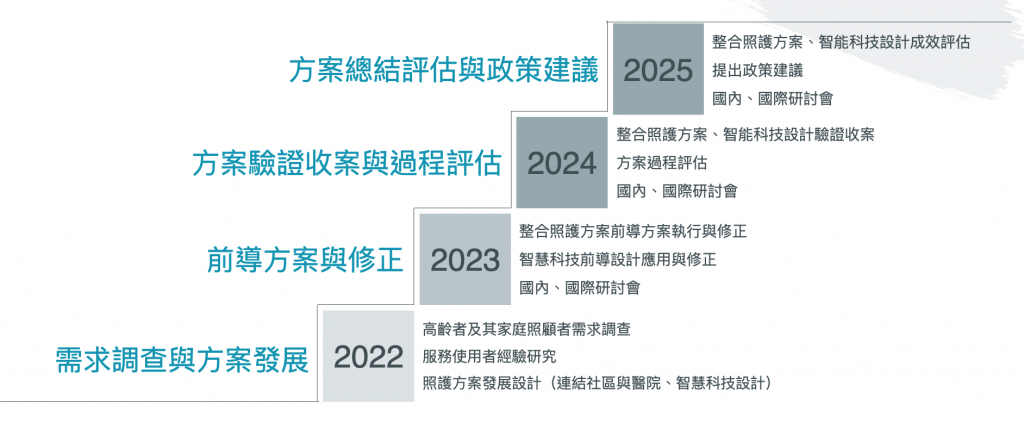
第一年(2022):需求調查與高齡智慧整合照護方案發展。預計進行高齡者及家庭照顧者的篩檢和基線調查,以及服務使用者經驗研究,了解不同場域高齡者照護需求。並建立跨專業的整合照護小組,透過文獻指引、專家會議等,建構包括功能健康導向、症候群導向、場域導向(居家、社區、門診、住院)的整合照護方案。以此為基礎,完成建立整合式健康資訊平台、教育平台的初步規劃設計。
第二年(2023):高齡智慧整合照護方案前導驗證與優化。主要工作項目包括功能健康導向、症候群導向、場域導向(居家、社區、門診、住院)高齡智慧整合照護方案的先導實地驗證與可行性評估。並將不同系統的健康資訊進行串接,導入整合式健康資訊平台,根據先導方案於實際臨床場域的經驗,提出方案與資訊平台的修正與優化。
第三年(2024):高齡智慧整合照護方案的擴大執行。將應用所發展、驗證與修正的功能健康導向、症候群導向、場域導向(居家、社區、門診、住院)高齡智慧整合照護方案與健康資訊平台,於實際臨床場域擴大執行,包括完整高齡者健康篩檢、評估、介入與照護管理,提出高齡智慧整合照護方案的過程評估報告。第四年(2025):高齡智慧整合照護方案的深化與評估。延續前一年度的基礎,深化功能健康導向、症候群導向、場域導向(居家、社區、門診、住院)高齡智慧整合照護方案的收案與評估,並提出結果評估與政策建議報告。
第四年(2025):高齡智慧整合照護方案的深化與評估。延續前一年度的基礎,深化功能健康導向、症候群導向、場域導向(居家、社區、門診、住院)高齡智慧整合照護方案的收案與評估,並提出結果評估與政策建議報告。
本計畫將逐步建構「後疫情時代無牆化健康照護體系」的標竿場域,發展並評估以「內在健康力」為核心的高齡智慧整合照護模式。預期成果包括臨床實務面、科技發展面以及政策推廣面,逐步推進台灣高齡照護的進程:
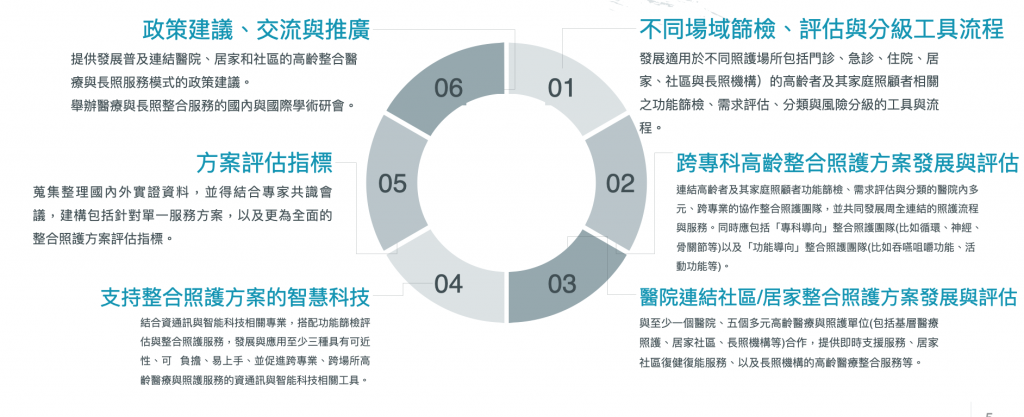
(1)發展適用於不同照護場所,高齡者及家庭照顧者健康功能篩檢、需求評估、風險分級的工具與流程:彙整國內外實證基礎,結合來自不同照護場所的跨專業團隊,共同發展精簡實用的臨床工具。在高齡者完整的照護歷程中(包括門診、急診、住院、居家、社區與長照機構),建立高齡健康篩檢、評估、與風險分類的工具和流程,以期能即時適當的辨識高齡族群多重複雜,或隱而未顯的醫療與照護需求,掌握採取預防性的周全介入的機會。
(2)跨專科、跨專業高齡整合照護方案的發展與評估:以國內外實證基礎,建立能夠涵蓋高齡者及家庭照顧者健康篩檢、需求評估與分類的跨專業的多元協作整合照護團隊,包括「症候群導向」整合照護團隊(比如循環、神經、骨關節等)以及「功能健康導向」整合照護團隊(比如吞嚥咀嚼功能、活動功能等)等,共同發展周全連續,可行有效的照護流程與服務。
(3)連結居家、社區、醫院跨場域的整合照護方案發展與評估: 建立醫院與不同高齡醫療與照護單位(包括基層醫療照護、居家、社區、長照機構等)共同協作的平台,發展具有即時支援服務、居家社區復健復能服務、以及長照機構醫療服務等功能的高齡整合照護方案,建構醫療與長照的協作模式。
(4)發展支持高齡整合照護方案的智慧科技:結合資通訊與智能科技相關專業,搭配所發展的高齡整合照護服務,發展與應用具有可近性、可負擔、易上手、並促進跨專業、跨場所高齡醫療與照護服務的資通訊與智能科技相關工具與資訊平台。
(5)建立高齡智慧整合照護模式的評估指標:彙整國內外實證資料,結合專家共識會議,建構包括針對單一服務方案,以及更為全面的整合照護方案評估指標,針對所發展的高齡智慧整合照護方案,進行過程與結果評估,提供方案執行成本效益的評估參考。
(6)高齡智慧整合照護模式發展的政策建議、交流與推廣:以發展高齡智慧整合照護模式的經驗基礎,盤點發展醫院/社區高齡整合照護模式的制度性障礙,方案成本效益分析,和國內外給付與管制制度革新方案,提出未來相關政策發展的建議。
- 目前成果
1)不同場域高齡者需求篩檢與調查:
完成高齡者、照顧者需求調查問卷發展。高齡者問卷涵蓋健康不同面向(身、心、社會)以及疾病、用藥、生活品質等。照顧者問卷,涵蓋照顧者照顧負荷、生活品質和照顧支持等面向。高齡者與照顧者問卷兩式,總計包括35組題組。並完成訪員招募與訓練,展開在不同場域的調查收案,包括社區、居家、門診、住院、長照機構等。截至2022年5月,已完成收案46人,並持續進行中。
(2)建立跨專業、跨場域整合照護小組:
針對高齡者功能健康(吞嚥咀嚼、排泄功能、睡眠功能、活動功能、認知情緒)、多重疾病症候群(糖心腎、骨關脊、神經退化等),已建立15個跨專業、跨場域的整合照護小組,並持續透過定期工作會議,規劃完善高齡者整合照護工具和流程。
(3)服務使用者經驗研究與調查報告:
前期研究完成高齡者與照護者的訪談與場域觀察,截至2022年05月產出5種高齡者人物誌與10種照護者人物誌。並完成289份醫護人員問卷分析,了解高齡照護的痛點與需求、跨專業協作挑戰、可能作法等。持續擴充服務使用者人物誌的豐富度,提供後續照護模式優化的基礎。
(4)高齡照護核心能力建構:
邀集不同專業高齡照護人員,進行周全性評估數位課程設計思考工作坊,初步研擬高齡照護課程發展內容與策略,並著手建置高齡照護專業教育平台網站(4CARE),彙整高齡教育課程資源,逐步建置高齡照護人員繼續教育平台。
(5)建立跨專業、跨場域高齡整合照護流程與工具:
盤點目前高齡整合照護篩檢、評估、介入方案(比如世界衛生組織提供高齡整合照護模組),完成高齡整合照護工具與流程的初步規劃,並進行有關內在健康力介入方案的系統性文獻回顧,以及專家共識會議,完善高齡整合照護工具與流程,作為後續計畫推展的基礎。
(6)高齡健康資訊結構化&(7)高齡健康資訊協作平台規劃設計:
A.高齡整合照護管理系統建置:
初步完成糖尿病、慢性腎臟病、心衰竭等多重慢性疾病的整合照護資訊平台架構,包括多重疾病關鍵資訊的盤點,以人為中心的共同照護健康資訊儀表板、不同專科儀表板(糖尿病、心衰竭、腎臟病)。持續完備相關資料,並以「糖心腎」的經驗和架構為基礎,著手推展至其他整合照護小組。
B.藥物智慧管家開發:
著手發展高齡者聰明用藥的資訊平台(「藥物智慧管家」),建立臨床藥師、資訊開發人員、以及臨床醫護人員的協作團隊,初步盤點資訊系統開發細節。
C.社區導向智慧健康促進與照護復能平台之開發:
初步完成肌少症風險評估載具發展規劃,透過物聯網連結醫院與社區端健康促進平台,並持續擴展功能與優化。